Servizi Territoriali Psichiatrici e il trattamento nella terza età di F. Oggiano-V. Puppo

Vorremmo iniziare questa relazione rispondendo ad una domanda che ci siamo posti: perchè occuparci di anziani? Alcuni dati sono così significativi che essi stessi ci forniscono una risposta
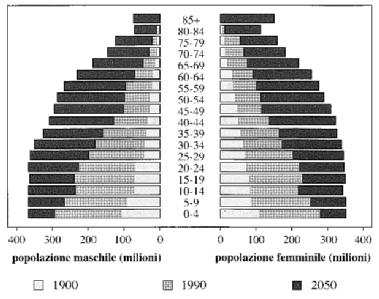
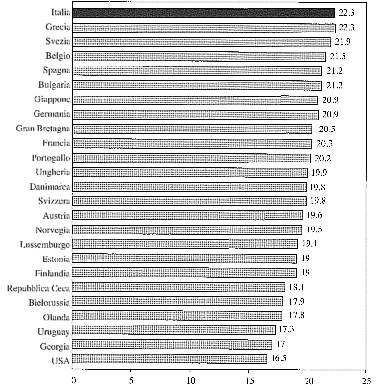
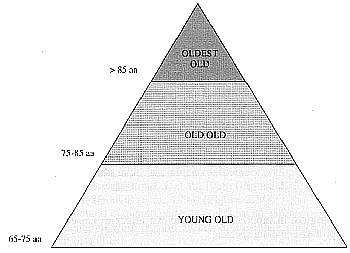
Secondo l’ Istat nel ’99 nel nostro Paese la mortalità si è alzata a 78 anni (fig.1): nei paesi occidentali si è passati in pochi decenni da una rappresentazione della popolazione "a piramide" ad una rappresentazione "a botte" per la riduzione delle nascite e l’elevazione dell’aspettativa di vita. Questa vera e propria rivoluzione demografica ha portato a una grande trasformazione dell’umanità alterando in sole tre o quattro generazioni equilibri millenari.L’Italia risulta da una statistica del 1996 il paese con più alto tasso di anziani, inserendosi al 1° posto in questa classifica con la Grecia (fig. 2). Nell’ambito della popolazione anziana vengono poi distinte tre sottocategorie: i cosidetti giovani vecchi, young old, (sempre più indistinguibili dagli adulti), i veri vecchi, old old, "i vecchi più vecchi", oldest old; tra gli oldest old, sono rappresentati i cosiddetti "anziani fragili" destinati ad aumentare di numero con grado di autonomia e bisogni diversi (fig. 3).
Nel Nostro Servizio, si conta una utenza attiva in un anno di circa 900 pazienti di cui il 10% è costituito da anziani, persone che hanno superato i 65 anni. La percentuale sale se ci riferiamo alle consulenze nei reparti di medicina generale dove gli anziani costituiscono il 40% degli interventi richiesti.
I nostri dati corrispondono a quelli italiani benchè la Liguria sia una delle regioni dove l’età media della popolazione è più avanzata.
Come occuparci di anziani e con chi.
Il lavoro dello psichiatra deve naturalmente coincidere con quello del geriatra. E’ necessario farsi carico della persona nella sua globalità: l’anziano, come il bambino, ha il bisogno di avere un unico curante e punto di riferimento; nella Fig. 4 viene messa in rilievo la funzione traversale del lavoro del geriatra che come già il pediatra, richiama, volta a volta, nel suo agire l’ausilio dei vari specialisti.
A facilitare la collaborazione si evidenziano alcuni tratti che ci accomunano:
1)La filosofia di approccio verso il paziente inteso nella sua unità mente-corpo: l’intervento è globale sull’uomo e sul suo ambiente.
2)L’intervento sul territorio,una modalità organizzativa che diviene però una forma mentis e uno stile di lavoro.
3)Gli scopi: la finalità per entrambi è "Il prendersi cura – to care" piuttosto che il guarire. L’obiettivo , sia per lo psichiatra che per il geriatra,è l’allargamento dell’autosufficienza e non la scomparsa della malattia, tollerando la dimensione depressiva che è inerente alla malattia.
4)Conseguenza del convivere con la cronicità è il senso di impotenza e frustrazione che frequentemente pervade il nostro lavoro, elemento logorante per gli operatori. Accade anche di sentirci spiazzati e inutili verso un compito sociale oltre che strettamente tecnico, che ci viene attribuito dalle istituzioni in maniera spesso contraddittoria, come quando ci viene dato mandato di "riabilitare" persone non riabilitabili nella negazione stessa della incurabilità e della morte.
Non a caso lo psichiatra e il geriatra appaiono all’interno della professione medica , fra i più esposti alle conseguenze del burn out.
E’ dunque nei geriatri che abbiamo incontrato i nostri più naturali interlocutori nelle prime fasi organizzative e nella nascita del servizio di psicogeriatria di Voltri.
Interventi
Nella nostra attività di psicogeriatria abbiamo previsto interventi specifici: fra questi vi è il progetto di prevenzione suicidio nell’anziano. Forniamo a tal proposito dei dati ISTAT forniti dalla Prefettura riguardanti il problema del suicidio in Italia, in Liguria, in provincia di Genova.
SUICIDIO: EPIDEMIOLOGIA ANNO 1998 DATI ISTAT
Suicidi per 100.000 abitanti negli anni 1996-97-98:
1996 1997 1998
Provincia di Genova: 14,6 9,5 11,9
Liguria: 13,8 11,6 10,3
Italia: 8,0 7,7 5,9
Nel 1998 vi sono stati in Liguria 168 suicidi (124 m-44 f) così suddivisi:
18 - 24 anni: 8 casi ( 1 femmina e 7 maschi)
25 - 44 anni: 40 casi ( 9 femmine e 31 maschi)
45 - 64 anni: 59 casi (14 femmine e 45 maschi)
oltre i 65 anni: 61 casi (20 femmine e 41 maschi).
I suicidi oltre i 65 anni rappresentano il 36% del totale.
In Gran Bretagna è da anni inserito nel piano sanitario nazionale un progetto di riduzione del tasso di suicidi, centrato soprattutto sulla fascia della terza età, statisticamente più a rischio. Un simile progetto compare nel nostro piano sanitario nazionale ed è riportato fra gli interventi da attuare nella nostra regione.
Il gruppo guidato dal dott. Appleby, psichiatra ricercatore di Manchester, da anni studia gli aspetti epidemiologici del suicidio, centrati soprattutto sui casi avvenuti in pazienti già seguiti dai servizi di salute mentale. Dai dati raccolti sono state tratte raccomandazioni ai servizi che partono da un dato fondamentale: l’impossibilità di ipotizzare un intervento specifico di prevenzione del suicidio. Non è possibile organizzare una task-force con il compito precipuo di prevenire eventi suicidiari che in sé mantengono sempre le caratteristiche della imprevedibilità e della non comunicabilità. Risulta invece fondamentale organizzare in modo sempre più funzionale i servizi di salute mentale costruendo una rete di attenzione e di prevenzione alle molte cause che possono portare all’evento finale. Il consiglio è di migliorare la compliance con la disponibilità di ascolto sempre più larga per il paziente depresso anziano o comunque socialmente emarginato; le terapie psicofarmacologiche devono essere semplici nelle prescrizioni con attenzione agli effetti collaterali e, soprattutto nell’anziano, alle polifarmacoterapie. L’abuso di alcool è considerato un fattore predisponente al suicidio su cui intervenire.
Particolare attenzione deve essere rivolta ai pazienti che abbandonano il rapporto terapeutico con il servizio: per queste persone Appleby raccomanda interventi attivi di ricerca criticando l’atteggiamento passivo e "neutrale" dei servizi. Ricordiamo qui il problema delle morti solitarie che rappresentano numericamente un dato rilevante.
Un momento delicato della fase terapeutica è quello che segue le dimissioni (sia da strutture a lunga degenza che ospedaliere) che risulta statisticamente il più a rischio per eventi suicidiari: in questa fase il servizio deve essere particolarmente attivo e accogliente. Gli autori inglesi invitano anche a non dimenticare i famigliari dei pazienti a rischio di suicidio che vanno ascoltati sia nella fase di prevenzione che eventualmente dopo l’evento. Infine la necessità di unificare cartella medica e infermieristica per facilitare la circolazione dei dati nell’ambito dell’equipe terapeutica.
Servizio di Psicogeriatria
Il servizio di psicogeriatria può considerarsi l’inizio di una risposta agli obiettivi che il progetto di prevenzione sul suicidio si pone e che potremmo riassumere in:
1)migliore accessibilità ai servizi sanitari e sociali da parte dell’utenza anziana con problematiche complesse e gravemente caratterizzanti 2)l’identificazione del bisogno sommerso 3) l’aumento del coordinamento tra i servizi sociali e sanitari designati alla cura degli anziani promuovendo la continuità assistenziale centrata sull’utente
Nell’ambito del Servizio di Salute Mentale di Voltri abbiamo organizzato un Servizio Psicogeriatrico con la finalità di –differenziare con risposte migliorative categorie di persone assistite – sgravare il servizio di salute mentale attraverso un’azione di decodificazione dei bisogni dei pazienti anziani al di fuori dell’automatica presa in carico da parte del DSM –e quindi ottenere un migliore sfruttamento delle risorse, anche economiche del servizio.
Ci siamo ispirati all’esperienza della USL 3 Torinese (Dott. Pirfo; Dott. Dal Motto) sorta nel ’98. I colleghi piemontesi si occupano di attività residenziali , semiresidenziali e ambulatoriali (l’ambulatorio psicogeriatrico fa parte delle prestazioni di medicina specialistica). I pazienti sono inviati dai medici di base tramite prenotazione CUP; la finalità è da un lato di offrire a un largo strato di popolazione una consulenza specialistica, dall’altro di restituire al medico di famiglia pazienti non gravi senza farli passare attraverso il servizio con il rischio di psichiatrizzare talvolta problemi esistenziali e intasare il SSM.
La Nostra esperienza è nata da soli due mesi, per cui l’esiguità dei casi trattati ci permette soltanto di descrivere le modalità organizzative e di porci i primi interrogativi, senza tuttavia consentirci di formulare analisi o conclusioni.
La nostra attività riguarda: l’ambulatorio di psicogeriatria, consulenze presso due RSA geriatriche, consulenze negli ospedali generali di Voltri e di Arenzano.
L’ambulatorio localizzato in un luogo tranquillo, centrale, facilmente accessibile, lontano dal centro di salute mentale pertanto non connotato come luogo psichiatrico e in stretta relazione con la geriatria è aperto una volta la settimana.
Gli invii giungono:
-dal Servizio di Salute Mentale da cui arrivano prevalentemente nuovi casi e alcuni pazienti ormai "storici" ultra sessantacinquenni
-dai medici di base
-dalle nostre consulenze in Ospedale Generale
-da varie agenzie sanitarie-sociali (geriatria, distretto sociale,ecc)
Esiste un progetto tra il SSM e Medici di Medicina Generale attualmente in via sperimentale, che riguarda le modalità degli invii dei nuovi pazienti (dal MMG al SSM), a cui come servizio di psicogeriatria intendiamo uniformarci. Consiste in una fascia oraria dedicata dal Servizio ai medici di base per consulenze telefoniche ed eventuali nuovi invii, dove il medico di famiglia individua un quesito specifico e a cui lo psichiatra fornisce una risposta. Ciò mira a -entrare in rapporto e fornire un servizio alla popolazione affetta da problemi psichiatrici lievi senza psichiatrizzarla -far assumere al medico di famiglia un ruolo più attivo e ricettivo. All’interno di tale offerta i pazienti con problematiche psicogeriatriche significative verranno indirizzate al nostro servizio.
Dal 27 settembre 2000 data di nascita della nostra attività, nell’arco di due mesi valutati, abbiamo effettuato 95 visite, 54 ambulatoriali e 41 di consulenza, a cui sono stati sottoposti 53 pazienti (22 persone in ambulatorio e 31 in consulenza) a cui è stata fatta diagnosi per 12 di psicosi, per 19 di depressione, per 17 di forme organiche di tipo demenziale, per 5 di altre patologie.
Già questa breve esperienza ci ha posto diversi problemi che possono divenire materiale di discussione:
1)Rapporti con i medici di famiglia: talvolta ci siamo trovati a fare i conti da un lato con la disattenzione dei colleghi che considerano il paziente inviato come di competenza nella sua globalità del SSM, dall’altro con la nostra vischiosità e difficoltà a dimettere i pazienti.
2)Ci siamo chiesti e ci hanno chiesto se il SSM non perda energie dissipandole in patologie collaterali e ci siamo posti il problema se il SSM debba concentrarsi unicamente sulle patologie gravi.
3)Ci siamo interrogati sulla metodica di approccio: in particolare -come e quando utilizzare i test mentali e a che scopo .-fin dove spingerci. Ad esempio: limitarci al paziente o fornire supporto anche ai care-givers (trattamento individuale, gruppi di auto aiuto) e con il paziente stesso limitarci alla visita psichiatrica o impegnarci in psicoterapie.....
4)La realtà del nostro SPDC intasato da pazienti geriatrici che hanno superato la fase acuta, ma che non trovano alcuna altra collocazione, ci pone prepotentemente il quesito di quale risposta fornire al paziente psicogeriatrico post acuto.
5)Rapporto psichiatra-geriatra: cosa si aspetta il geriatra dallo psichiatra? Lo abbiamo chiesto ai geriatri con cui collaboriamo che ci hanno risposto di aspettarsi:
-un intervento specialistico (diagnosi e terapia)
-contenimento (sostegno per accettare la cronicità psichica ed entrare in un’ottica di cura piuttosto che di guarigione)
-supporto del gruppo di lavoro impegnato nell’affrontare i casi terminali
6)Last but not least ci chiediamo e lo sintetizziamo con una battuta: ci può scoppiare la bomba in mano? Abbiamo aperto una porta da cui ancora non sappiamo quanta utenza potrà giungere e quali forze il nostro servizio potrà impegnare.
Figure tratte da: Senin U. "Paziente anziano e paziente geriatrico. Fondamenti di gerontologia e geriatria" EdiSES 1999









Commenti
FATE UNA LIBERA DONAZIONE ALLA RIVISTA e lo potete fare tramite BONIFICO all’IBAN IT23A0335901600100000121875 Intestato, presso BANCA PROSSIMA, a ASSOCIAZIONE PSYCHIATRY ON LINE ITALIA - Via Provana di Leynì 13 Genova, oppure potete usare il nostro account PayPal connesso all’email boll001@pol-it.org