Lo sviluppo della schizofrenia tra necessità e possibilità: fattori di rischio e di protezione

di Massimo Morlino
Dipartimento di Neuroscienze e Scienze del Comportamento
Università Federico II di Napoli
Introduzione
La schizofrenia è un disturbo la cui natura è oggetto di grande attenzione sia nell'ambito della ricerca scientifica che dell'assistenza ai disturbi mentali. Nel primo caso l'interesse è motivato dalla sfida che il disturbo continuamente pone al mondo delle scienze per la sua complessità ed inafferrabilità. Sul versante dell'assistenza è invece legato alla necessità di far fronte al crescente bisogno di risorse umane, economiche e sociali necessarie per arginare il disturbo e la sua temibile evoluzione. Tuttavia, nonostante il grande impegno profuso nella conoscenza e nel controllo della schizofrenia, il risultato non è ancora del tutto soddisfacente. Basti pensare che già nell'inquadramento diagnostico non vi è a tutt'oggi se non una parziale condivisione dei criteri diagnostici della schizofrenia tra i due manuali di più diffuso utilizzo: il DSM IV TR e l'ICD 10. Per fare diagnosi di schizofrenia, ad esempio, tra i due manuali vi è una notevole differenza sulla soglia temporale (6 mesi nel DSM IV TR e 1 mese nell'ICD 10) per mostrare come uno stesso soggetto potrebbe essere definito in maniera diversa a seconda del manuale in uso. Ma i limiti sugli attuali inquadramenti diagnostici sono numerosi e molto più articolati rispetto all'esempio da me citato (Orsucci, 1995; Maj, 1998; Jablensky, 1999; Amin et al, 1999; McGorry, 2000).
"L'edificio della schizofrenia è costruito sulla sabbia. vacilla e vibra al vento e, con ogni crepa nella struttura, c'e una corsa per puntellarlo per paura di ciò che potrebbe succedere senza. La prospettiva della psichiatria senza il concetto schizofrenia e orrenda solo a pensarla" (Crow, 2001).
Al di là dell'enfasi dell'autore è evidente che, almeno per ora, non abbiamo alternative all'utilizzo di tale categoria diagnostica pur nella consapevolezza dei suoi limiti (Kendell et al, 2002). Del resto una diagnosi identifica una malattia solo quando si conoscono l'eziologia e la psico-fisio-patologia che sono alla base del disturbo. Nel nostro caso, come per la maggior parte dei disturbi mentali, la conoscenza degli aspetti eziopatogenetici della schizofrenia è ancora lontana da realizzarsi.
Ciò che invece sembra acquisito è che esistano una molteplicità di fattori che contribuiscono all'insorgenza del disturbo (eterogeneità eziologia), anche se non può essere escluso del tutto che le diverse espressioni fenotipiche della schizofrenia, nonché le affinità con disturbi ad essa contigui, possano originare da un singolo o da un ridotto numero di fattori causali (una sorta di pleiotropismo – Tsuang et al., 2001). La presenza o assenza di alcuni di tali fattori nella storia di un soggetto schizofrenico, la diversa capacità di penetrazione di ciascuno di essi nonché la possibilità di intervenire in momenti diversi dello sviluppo, rendono la ricerca in questo campo un vero e proprio puzzle. Alle volte si ha la sensazione di avere tra le mani un numero notevole di tasselli di questo puzzle, ma non si sa se appartengano allo stesso disegno né tanto meno si conosce il disegno da comporre. Di tanto in tanto si riesce a realizzare un frammento compiuto ma il disegno, nella sua totalità, rimane ancora lontano dal suo completamento (Braff, 1999). A tale metafora ed ai dubbi che lascia irrisolti sembra rispondere Tsuang quando dice: "quando comprenderemo la somma e l'interazione di tutti gli effetti del genoma e dell'enviroma (neologismo coniato per analogia al genoma, ma sul versante ambientale, ndr), noi avremo risolto il puzzle della schizofrenia" (Tsuang et al., 2001).
Come in altri campi della medicina che hanno tentato di spiegare patologie degenerative dall'eziologia complessa (ad esempio, i tumori) un contributo notevole è stato dato dall'epidemiologia che, attraverso lo studio dei fattori di rischio (Vineis, 1990), ha messo in luce molti degli elementi che concorrono all'insorgenza della schizofrenia. I "fattori di rischio" possono essere definiti come gli elementi presenti prima della comparsa del disturbo con frequenza maggiore tra i soggetti che sviluppano la malattia rispetto ai soggetti sani. Non si deve trattare naturalmente di sintomi prodromici (definiti "indicatori di rischio" ed utili più che altro a definire le popolazioni a rischio) ma di fattori causali del disturbo. L'indicatore generalmente più utilizzato per valutare l'esistenza e il grado di penetrazione del fattore di rischio nella popolazione generale è il "Rischio Relativo" (RR) che può essere definito come il rapporto tra coloro che si ammalano tra gli esposti ad un fattore di rischio e coloro che si ammalano tra i non esposti. Il RR deve essere superiore all'unità la quale indica invece l'assenza di un fattore di rischio. È necessario premettere che l'alto valore del RR, espressione di una forte influenza del fattore di rischio studiato, ha significato se rapportato al singolo individuo il quale ha un rischio maggiore di contrarre il disturbo pari al valore del RR rispetto ad un soggetto non esposto, non indica però quanto il fattore di rischio in questione sia determinante nella popolazione generale dei soggetti schizofrenici. Ci aiuta in tal caso il calcolo del rischio attribuibile alla popolazione che indica di quanto si ridurrebbe la percentuale di soggetti affetti da un disturbo nel caso venisse eliminata l'esposizione al fattore di rischio. Né del resto un alto RR significa necessariamente che, nella popolazione generale, esso abbia una pari importanza nel determinare il disturbo, anzi è più comune che avvenga il contrario (Verdoux, 2001). Si pensi ad esempio all'alto RR per un gemello monozigote di contrarre il disturbo se ha il gemello schizofrenico (RR tra 45 e 50); tale condizione però è piuttosto rara nella popolazione generale mentre una condizione con basso valore del RR quale l'appartenere ad una classe sociale povera (RR intorno a 2) è una condizione molto più frequente (soprattutto in alcune aree) con conseguente maggiore possibilità di influire sull'incidenza della schizofrenia. Ciò rimanda all'importanza dei fattori ambientali che possono incidere fortemente sullo sviluppo del disturbo pur conservando un alone di indefinitezza maggiore rispetto ai fattori biologici (in che modo agisce la povertà o l'urbanizzazione? – van Os 2004). Un'altra difficoltà nell'interpretazione di un fattore di rischio nasce quando si cerca di generalizzare i dati ottenuti nelle ricerche epidemiologiche dal momento che gli aspetti socio-culturali possono, più che in altri casi, influenzare la diffusione o la forza dei fattori di rischio (ad es. la diffusione nell'uso/abuso di sostanze è influenzato non solo dalla personale vulnerabilità ma anche dalla diffusione del fenomeno nella popolazione generale, definito "modificazione ecologica dell'effetto", Neeleman, 2003).
Sin ora in letteratura si è data scarsa importanza agli aspetti complementari ai fattori di rischio (l'altra faccia della medaglia) ovvero ai fattori di protezione della schizofrenia. In genere si fa cenno ad essi quando si mettono in risalto aspetti che annullano o contrastano i fattori di rischio. In altri termini sono per lo più definiti al negativo pur assumendo un valore quanto meno pari ai fattori di rischio nel determinare la comparsa o meno della schizofrenia. Credo che tale scarso interesse rifletta una più marcata attenzione che dà la medicina alla lotta agli agenti patogeni (male-malattia) che agli aspetti protettivi contro di essi (la prevenzione, in ambito medico, più di ogni altra disciplina prende in considerazione gli aspetti protettivi ma non li comprende tutti).
Nel corso del lavoro cercherò di metter in risalto, accanto ai fattori di rischio, le poche evidenze nell'ambito dei fattori di protezione.
Tornando ai fattori di rischio essi possono essere analizzati da diversi punti di vista quali il periodo in cui compaiono nella vita di un soggetto, la loro forza di penetrazione (valore del RR), la frequenza con cui si presentano nella popolazione generale, la specificità rispetto ad alcuni disturbi mentali, la possibilità, da parte nostra, di poter incidere o meno sulla loro comparsa (prevenzione). In questo lavoro mi rifarò principalmente al criterio temporale pur cercando di non perdere di vista le altre dimensioni. La fig. 1 mostra i diversi momenti in cui possono intervenire i fattori di rischio lungo il corso della vita che precede la comparsa della schizofrenia.
Fig. 1 Fattori di rischio nello sviluppo della schizofrenia
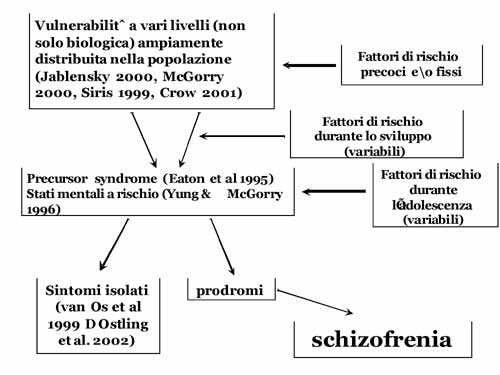
Vulnerabilità
Volendo procedere con un criterio temporale il primo aspetto che va preso in considerazione è la vulnerabilità alla schizofrenia (Jablensky, 2000; McGorry, 2000; Siris, 1999; Crow, 2001), concetto questo che è strettamente collegato alla multifattorialità eziologica. L'ubiquitarietà del disturbo, come dimostrato dall'IPSS negli anni '80 (Sartorius et al., 1986), nonché la presenza nella popolazione di sintomi isolati (van Os et al., 1999; Ostling et al., 2002) rendono ragionevole l'ipotesi che la vulnerabilità sia legata ad una differente esposizione dei soggetti schizofrenici a diversi fattori di rischio variamente distribuiti nell'ambiente in cui si vive, tanto biologici quanto psico-sociali. Il concetto di vulnerabilità rimane tuttavia un concetto non del tutto chiaro in quanto non ha una definizione univoca; nasce infatti come espressione di ipotesi biologiche favorite dalle ricerche sulla familiarità del disturbo ma si estende anche a concetti più ampi quali l'impronta lasciata da traumi precoci (Janssen et al 2004) che sembrano ridurre la soglia di sensibilità allo stress (Corcoran et al., 2003) o filogenetici come l'ipotesi di Crow che correla la vulnerabilità all'evoluzione della specie e alla lateralizzazione di funzioni cerebrali tra le quali prevale il linguaggio (Crow, 1998). In quest'ultimo caso non si spiega tuttavia cosa determini l'insorgenza della schizofrenia in così pochi casi e perché proprio in quelli. Anche l'ipotesi poligenica, che va sempre più affermandosi, ha degli aspetti piuttosto oscuri. Infatti il "modello della soglia multifattoriale" (Gottesman & Shield, 1967) ci dice che "l'espressione di un tratto dipende molto meno da quali geni sono coinvolti che dal numero di essi" (Hallmayer, 2000) aumentando così la difficoltà nell'individuazione dei singoli geni coinvolti e della loro importanza nel favorire il disturbo. Weinberger (2002) ipotizza che un singolo gene coinvolto in un disturbo mentale non influisca sul rischio molto oltre il valore di 1,5.
Anche l'associazione tra la schizofrenia ed un determinato danno genetico è dubbia risultando dagli studi sulla familiarità della schizofrenia che la vulnerabilità va oltre il disturbo stesso e comprende un ampio ventaglio di comportamenti problematici e di disordini (Hallmayer, 2000). A tal proposito Tkachev et al (2003) mostrano come, in campo genetico, la schizofrenia condivida con il disturbo bipolare aspetti eziologici e patofisiologici.
In conclusione, l'eterogeneità genetica che dovrebbe spiegare il fenomeno sembra rispecchiare l'eterogeneità eziologica intesa in senso più esteso a cui accennavo prima che, per l'appunto, spiega poco e fa immaginare molto. Così è la stessa "biologia" della schizofrenia che finisce col valorizzare i fattori ambientali in quanto elementi necessari quantomeno a favorire l'emergere di quegli aspetti che in alcuni soggetti costituiscono il substrato biologico per lo sviluppo della schizofrenia (Warner, 1999; Tsuang, 2000).
Dice Andreasen (1999), una ricercatrice non sospettabile di eccessive simpatie per gli aspetti non biologici: "dal momento che la schizofrenia persiste come malattia nonostante che la maggior parte dei soggetti non si sposi o metta al mondo dei figli, e dal momento che sembra avere la stessa prevalenza lifetime in tutto il mondo, è probabile che, nel corso del neurosviluppo, intervengano molti fattori diversi tra loro, non specifici e non genetici" e, si potrebbe aggiungere, proprio per questo di difficile individuazione. "I più recenti tentativi di individuare la predisposizione alla schizofrenia mostrano come essa sia ancora un'arte in via di divenire una scienza" (Gottesman & Erlenmeyer-Kimling, 2001).
Rischi "fissi"
I fattori di rischio che per primi saranno presi in considerazione sono quelli così detti "fissi" (Kraemer et al, 1997; McGorry, 2000) quali il rischio genetico, il sesso, la stagione di nascita, cioè fattori su cui non è possibile intervenire e che sono solo oggetto di studio per il possibile contributo alla comprensione del disturbo. Tali fattori sono collegati a cause distali (WHO, 2002) cioè a cause remote nel tempo che possono creare un ventaglio di effetti con conseguente scarsa specificità nel rapporto causa-effetto.
Familiarità
Tra i rischi fissi primeggia per importanza e per numerosità degli studi il rischio relativo agli aspetti di familiarità del disturbo. La correlazione tra grado di parentela e rischio di contrarre la schizofrenia è ormai un dato consolidato. Esso oscilla tra il 2% (a fronte di un rischio lifetime nella popolazione generale dell'1%) tra cugini di I° grado ed oltre il 45% tra gemelli monozigoti o nel caso si abbiano entrambi i genitori schizofrenici (Gottesman & Erlenmeyer-Kimling, 2001; Tsuang, 2000). Non vale la pena soffermarsi a lungo sui dati relativi all'importanza dei fattori genetici nell'eziologia della schizofrenia perché si commentano da soli. Tuttavia credo sia opportuno riflettere sugli aspetti ad essi complementari che riguardano l'importanza dei fattori ambientali.
Un primo dato utile da questo punto di vista compare nelle tabelle degli autori prima menzionati sulle percentuali di rischio in relazione al grado di parentela. Al più basso livello di rischio, ma comunque ad un valore doppio rispetto alla popolazione generale, compare, oltre ai cugini, anche il partner che con la familiarità genetica non ha nulla a che vedere, mentre ha una grande importanza per quanto riguarda gli aspetti relazionali. Come possa essere interpretato questo dato è dubbio essendo possibile tanto un fenomeno di assortative mating, fenomeno particolarmente conosciuto nell'ambito di coloro che abusano di sostanze (Merikangas & Risch, 2003), quanto un possibile effetto stressogeno legato al burden a cui vanno incontro i familiari di pazienti schizofrenici (Tennakoon et al., 2000; Magliano et al., 2002).
Ma la più consistente espressione dell'importanza dell'interazione tra fattori genetici e ambientali è data dagli studi sui gemelli monozigoti. Infatti, di fronte ad una concordanza attesa del 100% si ha una concordanza reale intorno al 50% per una modulazione dei fattori genetici da parte di quelli ambientali (Tsuang, 2000; Corsico et al., 2001). Gottesman e Erlenmeyer-Kimling (2001) sostengono che " il ruolo dei fattori genetici nell'eziologia della schizofrenia è molto forte ma non deterministico o fatalistico" così che è impossibile prevedere la loro influenza sia prima che si manifesti il disturbo che dopo. Cannon et al. (1998) hanno stimato che in una popolazione di gemelli monozigoti e dizigoti dello stesso sesso i fattori genetici influivano sulla vulnerabilità alla schizofrenia per l'83% (dato sostanzialmente confermato in una recente metanalisi di Sullivan et al, 2003) e il resto era dovuto ai fattori ambientali il che testimonierebbe che questi ultimi hanno anche un effetto fortemente protettivo se la concordanza tra gemelli è di molto inferiore alla percentuale attesa dalla sola influenza genetica. Del resto, tra i figli di genitori schizofrenici sembrerebbe più facile trovare disturbi della sfera cognitiva (deficit dell'attenzione nel 58% dei casi e della memoria verbale nell'83% dei casi) e/o motoria (75% dei casi) che una schizofrenia franca (Erlenmeyer-Kimling et al., 2000), espressione quindi di una vulnerabilità che richiede ulteriori fattori di rischio affinché si manifesti il disturbo nella sua interezza. Al contrario, se si ricerca la familiarità tra i soggetti affetti dal disturbo, si constata che la percentuale è piuttosto bassa, si oscilla infatti tra il 5,5 % (Mortensen et al, 1999) ed il 20% (Jablensky, 2000) dei soggetti schizofrenici. Tale dato va considerato però come approssimativo per la difficoltà di indagare nell'ambito della famiglia di soggetti schizofrenici. Infatti alcuni soggetti, sia in qualità di genitori che di figli, con un corredo genetico ad alto rischio possono non apparire francamente schizofrenici pur essendo presenti sintomi isolati correlabili al disturbo.
Kinney et al. (1997) hanno riportato un alto Thought Disorder Index tra i genitori biologici di soggetti schizofrenici, mentre tale indice non è risultato alto tra i genitori adottivi di soggetti schizofrenici o tra i controlli. Del resto Gottesman & Bertelsen (1989) hanno mostrato che i figli di gemelli monozigoti in cui uno dei due era affetto da schizofrenia avevano la stessa probabilità di contrarre il disturbo indipendentemente dal fatto che il genitore fosse diagnosticato come schizofrenico o meno. Se a coloro per i quali è dimostrabile una familiarità si aggiungono coloro che presumibilmente ereditano una vulnerabilità in rapporto a fattor genetici correlabili all'età del padre (oltre i 50 anni il rischio si triplica per probabili "errori di copia" dovuti alle numerose divisioni degli spermatozoi) (Brown et al, 2002; Malaspina et, al 2001; Byrne et al, 2003) certamente si riduce ulteriormente il numero di soggetti in cui non vi è un fattore ereditario di tipo genetico ma non al punto da rendere le alterazioni genetiche onnipresenti nella popolazione di soggetti affetti da schizofrenia.
L'importanza della famiglia nello sviluppo del disturbo non riguarda tuttavia il solo aspetto genetico. Numerosi sono gli studi che tentano di mettere in risalto componenti "non genetiche" nell'ambito della famiglia in grado di condizionare la nascita del disturbo. Molti di questi studi sono nati proprio dalla necessità di verificare fino a che punto la familiarità del disturbo fosse imputabile ai soli fattori genetici. A questo gruppo appartengono gli studi sui figli adottivi, in particolare sui gemelli. In alcuni di essi la componente genetica è confermata essendo evidente una più alta percentuale di soggetti schizofrenici o affetti da disturbi che rientrano nello spettro schizofrenico tra soggetti adottati i cui genitori biologici sono affetti dal disturbo rispetto ai controlli (Heston, 1966; Rosenthal et al, 1971; Tienari et al., 1987; Tienari et al., 1994), come del resto è stato dimostrato che vi è una maggiore frequenza di genitori biologici schizofrenici tra soggetti adottati affetti dal disturbo (Kety et al, 1992). Ma al contempo Tienari ha mostrato come la presenza di una famiglia adottiva disturbata favorisca l'insorgere della schizofrenia o disturbi dello spettro rispetto ad una sana (Tienari et al., 1994; Tienari et al., 2004). Analogo risultato ha ottenuto Wahlberg che ha mostrato come un alto livello di Communication deviance tra i genitori adottivi favorisca l'emergere di disturbi del pensiero in soggetti ad alto rischio biologico mentre tale fenomeno si riduce con genitori con bassa Communication deviance (Wahlberg et al, 1997). Addirittura Johnson et al. (2001) mostrano che un comportamento maladattivo dei genitori è un predittore di patologia psichiatrica dei figli maggiore di una diagnosi psichiatrica franca. Sembra vero anche il processo opposto: infatti i figli adottati di genitori biologici affetti da disturbo di personalità antisociale e abuso di sostanze influenzano il comportamento dei genitori adottivi (reverse causality di Tienari et al, 2004) attraverso atteggiamenti più ostili ed antisociali dei controlli (Ge et al., 1996). Questo elegante studio non riguarda la schizofrenia ma testimonia la reciprocità delle pressioni ambientali tra genitori e figli nonché l'interazione tra genoma ed "enviroma".
I fattori ambientali intrafamiliari chiamati in causa per spiegare l'influenza di genitori schizofrenici sui loro figli sono stati diversi. Goodman ha rilevato che le madri schizofreniche confrontate con le madri depresse creano un ambiente più povero caratterizzato da bassa stimolazione al gioco, minori esperienze di apprendimento, minor coinvolgimento emozionale e verbale (Goodman, 1987). Anche un alto livello di communication deviance e affective style (misura di un atteggiamento tendenziale della famiglia verso il paziente: sostegno, critica, colpevolizzazione, intrusività) possono favorire la schizofrenia (Goldstein, 1987; Goodman, 1987).
In generale la famiglia potrebbe avere un effetto positivo sulla qualità della vita di soggetti schizofrenici se si potesse estendere al di là dei confini geografici e temporali della ricerca il dato emerso in un confronto tra una realtà statunitense (Boulder) ed una italiana (Bologna) in cui emerge un aspetto protettivo della famiglia (Warner et al., 1998).
Gli studi sulle Emozioni Espresse (EE) invece non hanno mostrato alcun rapporto tra il loro livello e lo sviluppo della schizofrenia salvo una maggiore sensibilità dei familiari ad alta EE ai sintomi del disturbo con conseguente più intensa reattività dei familiari rispetto a quelli a bassa EE (Bertrando, 1997). È emerso però una maggiore vulnerabilità ai life events tra i soggetti con genitori con alta EE (Leff et al., 1980).
Nell'ambito delle differenze di genere all'interno del rischio familiare si è visto che vi è una più marcata correlazione tra il sesso femminile e genitori affetti dal disturbo (Wolyniec et al., 1992) come se il determinismo genetico fosse più marcato nelle donne rispetto agli uomini.
Riguardo alla specificità genetica nella schizofrenia essa sembrerebbe inficiata da diversi lavori. Cardno et al. (2002) evidenziano una condivisione del rischio genetico tra sindromi schizofreniche, schizoaffettive e maniacali. Anche Schurhoff et al. (2003) hanno trovato una predisposizione ereditaria ai deliri comune ai familiari di primo grado di pazienti affetti da schizofrenia e da disturbo bipolare suggerendo una sovrapposizione genetica, quantomeno per la dimensione del delirio. Schubert & McNeil mostrano invece un aumento di frequenza di patologie dell'asse I e II del DSM III-R in figli di madri schizofreniche (dato confermato da Niemi et al. 2004) e Tienari et al. (2003) mostrano che madri con patologie nell'ambito dello spettro schizofrenico favoriscono nei figli adottati tanto la comparsa di schizofrenia che di disturbi dello spettro (in particolare la personalità schizotipica).
Si può dire che la vulnerabilità familiare sembra più orientare a favorire disturbi nell'ambito dello spettro schizofrenico piuttosto che della schizofrenia sensu stricto.
Complicanze ostetriche e rischi perinatali
Cannon et al. (2002) riassumono efficacemente le complicanze ostetriche nella schizofrenia in tre ambiti. Il primo comprende le complicanze in gravidanza quali emorragie durante il parto, diabete, incompatibilità Rh, preeclampsia. Seguono i disturbi legati ad una crescita e sviluppo fetale anormali quali il basso peso alla nascita, le malformazioni congenite, la ridotta circonferenza cranica. Per ultime considerano le complicanze da parto quali l'atonia uterina, l'asfissia ed il parto cesareo. Tutte queste possibili complicanze non vanno generalmente oltre un rischio superiore a 2 e questo valore non particolarmente alto apre molti dubbi sull'attendibilità dei dati soprattutto se ottenuti con studi caso-controllo (così come affermato anche da Crow, 2000). Nel lavoro viene comunque posta particolare attenzione alle ipotesi autoimmuni o di ipossia fetale quali possibili elementi che possano spiegare il rischio che emerge in questa fase della vita.
In realtà la letteratura indica risultati variabili sia rispetto al livello di rischio che rispetto al tipo di rischio. Si va così da Thomas et al. (2001) i quali non trovano alcuna associazione tra complicazioni ostetriche e schizofrenia, ad un ampio numero di autori che trovano risultati molto variabili. Tsuang (2000) riporta i valori più alti indicando l'ipossia fetale (in particolare da preeclampsia) quale incremento del rischio di ben 9 volte sostenendo con Cannon (1996) che vi possa essere una relazione dose risposta tra ipossia e rischio. Tuttavia alcuni dati come quello riportato dalla WHO (2002) circa l'associazione tra basso peso alla nascita e aumentato rischio di malattie non mentali (malattie coronariche, stroke, ipertensione e diabete non insulino dipendente) pone il problema della aspecificità delle conseguenze di alcune complicanze ostetriche. A tal riguardo Tsuang et al. (2002) suggeriscono che vi possa essere una predisposizione genetica che favorisce il rischio perinatale dal momento che questo si correla in maniera maggiore alla schizofrenia se la madre è schizofrenica (Parnas et al., 1982), come del resto la bassa incidenza di schizofrenia tra soggetti con ipossia fetale suggerisce, anche in questo caso, l'esistenza di fattori predisponesti di natura genetica (Cannon et al, 2000).
D'altro canto non si può escludere che possano intervenire altri fattori non genetici. Warner (1999) infatti riporta che nella realtà statunitense tra le donne schizofreniche il rischio di parto prematuro o di un neonato sottopeso supera il 50% con conseguente aumento del rischio di sviluppare disturbi, come abbiamo visto prima, quali la schizofrenia o altre patologie organiche. L'aumento di complicanze ostetriche sarebbe legato, in questo caso, a fattori indiretti collegati alla schizofrenia quali il fumo, l'alcol, l'uso di sostanze e la povertà. È quindi ipotizzabile il convergere di fattori che finiscono per favorire la nascita di soggetti con un destino di schizofrenici se le madri sono schizofreniche in seguito al sommarsi di elementi genetici, comportamentali e ambientali che comportano un aumento consistente del rischio in questa popolazione. La nascita nel periodo invernale mostra un rischio di poco superiore all'unità (Mortensen et al, 1999; Hultman et al., 1999; Fouskakis et al., 2004) così da apparire più un aspetto aneddotico che un dato scientifico. Più consistenza sembrano avere le infezioni respiratorie nel secondo trimestre di gravidanza, anche per le possibili implicazioni eziopatogenetiche, con un fattore di rischio che si aggira intorno a 2 (Brown et al., 2000; Limosin et al., 2003).
Dalle indicazioni presenti in letteratura sembra quindi necessario aumentare il livello di vigilanza sulle complicanze ostetriche ponendo particolare attenzione alle madri schizofreniche che sembrano correre più rischi per i motivi su esposti.
Rischi variabili
Sinora ho illustrato i fattori di rischio che preesistono al parto o compaiono alla nascita. Prima di proseguire nell'immaginario percorso temporale che scandisce la vita dello sfortunato soggetto che diverrà schizofrenico, è necessario soffermarci un attimo sul luogo di nascita in quanto il nascere in area urbana rispetto all'area rurale comporta un RR di 2,4 (con un rischio attribuibile molto alto, 34,6%) per Mortensen et al. (1999) e di 1,47 per van Os et al. (2001). Oltre la schizofrenia anche la depressione sembra aumentare nelle aree urbane più popolate (con un rapporto dose-risposta rispetto alla densità abitativa per entrambe le patologie), anche se ad un livello minore (se non altro per le forme più gravi di depressione) (Sundquist et al., 2004), mostrando così una certa aspecificità di questo fattore di rischio la cui reale natura è peraltro di dubbia interpretazione (van Os, 2004). Tsuang (2000) correla questi dati alla maggiore densità abitativa e allo stress ambientale che ne può derivare "causato da eccessivo rumore, polluzione, crimini, divorzi e altri fattori sociali negativi che possono favorire lo sviluppo della schizofrenia in soggetti geneticamente vulnerabili".
Altro elemento discriminante rispetto ai soggetti sani è l'appartenenza ad etnie diverse da quelle storicamente presenti nell'area indagata. Boydell et al. (2001) mostrano che a Londra le minoranze etniche non bianche hanno un rischio che va da 2,38 a 4,4. La variazione in questo caso è legata al rapporto tra la popolazione di colore e quella bianca (la maggiore presenza di soggetti della stessa etnia è un elemento protettivo). Se quindi per un verso la condivisione di spazi e cultura potenzialmente ghettizzanti sembrano essere elementi protettivi per gli immigrati, altrettanto può dirsi dell'integrazione con la cultura che li ospita dal momento che in Danimarca il rischio tra immigrati di IIа generazione è inferiore rispetto a quello di immigrati di Iа generazione (1,92 vs. 2,45) (Cantor-Graae et al., 2003). Svantaggiati risultano anche coloro che nascono in aree povere o in classi sociali basse (RR 2,1), se poi appartengono ad entrambe le categorie il RR aumenta a 8,1 (Harrison et al., 2001).
Un'altra sfortunata condizione di vita avviene qualora si subisca un trauma precoce (in particolare l'abuso sessuale nell'infanzia). Questo evento non sembra essere però fattore di rischio specifico per la schizofrenia (quando presente si evidenziano prevalentemente sintomi positivi) ma anche per altri disturbi quali il disturbo bipolare, tendenza al suicidio e schizotipia (la gravità sintomatologica sembra essere in rapporto alla intensità del trauma) (Janssen et al., 2004).
Ultimo fattore di rischio, ma non per importanza, è l'utilizzo di sostanze psicoattive. La letteratura in questo campo è piuttosto ricca per cui richiederebbe una trattazione specifica. Mi soffermerò su un unico lavoro che risulta particolarmente convincente nel dimostrare che vi è un rischio doppio di sviluppare la schizofrenia tra coloro che hanno usato cannabis in età giovanile rispetto a chi non ne ha fatto uso. Il rapporto sarebbe correlabile non ad un meccanismo autoterapeutico in seguito alla comparsa dei sintomi prodromici (in tal caso l'uso di cannabis sarebbe un effetto e non una causa del disturbo) ma ad un effetto diretto della sostanza (Arsenault et al., 2004). È stato inoltre accertato che coloro che hanno una doppia diagnosi hanno un adattamento sociale e un funzionamento cognitivo premorboso migliore rispetto a coloro che, affetti dal disturbo, non hanno mai fatto uso di sostanze (Sevy et al., 2001; Lammertink et al., 2001). Se si aggiunge il dato che soggetti ad alto rischio (familiarità, sintomi sottosoglia) non aumentano tale rischio se usano cannabis (Phillips et al., 2002), viene confermato il dato che la cannabis, e a maggior ragione gli psicostimolanti, possono essere determinanti nel favorire lo sviluppo della schizofrenia in soggetti non geneticamente predisposti.
Conclusioni
Da quanto sin qui esposto emerge che i fattori che intervengono nel favorire la nascita del disturbo non sono singolarmente né necessari né sufficienti. Infatti nessuno di essi è presente in tutte le forme di schizofrenia né tutti gli esposti al fattore di rischio divengono necessariamente schizofrenici (osservazione fatta da Arsenault et al 2004 a proposito dell'uso di cannabis ma che può essere estesa a tutti i fattori di rischio sin ora esaminati).
È peraltro chiaro che i fattori biologici (tra questi in particolare quelli genetici) hanno un impatto sul disturbo consistente, anche se con diversi gradienti di intensità. Da soli tuttavia non riescono a determinare il disturbo se non sono accompagnati da fattori ambientali che ne favoriscono l'espressione (Tienari et al., 2004). Inoltre la presenza di fattori genetici di alto impatto è così scarsa nella popolazione dei soggetti schizofrenici da ritenere che i fattori ambientali giochino un ruolo preponderante nello sviluppo della schizofrenia. Tuttavia le evidenze in questo campo sono poche e di difficile interpretazione. Infatti oltre alla necessità di individuare ed isolare concettualmente i fattori che nell'ambiente possono entrare in gioco nel favorire lo sviluppo della schizofrenia, vi è il problema della loro misurazione. Se si aggiunge che tali fattori hanno una distribuzione molto variabile nel corso del tempo ed in rapporto a contesti ed aree geografiche diverse nonché, in alcuni casi, una variabilità del valore del RR legata alla prevalenza del fattore di rischio (Neeleman, 2003), si comprende l'enorme difficoltà nel loro studio o nella valutazione del loro impatto in contesti diversi da quelli di origine dello studio stesso.
Ulteriore elemento di difficile valutazione è l'importanza che un fattore di rischio ha su di uno specifico sottotipo di schizofrenia o sul disturbo nella sua totalità o ancora sullo spettro: in altri termini, il suo livello di specificità. Sono aspetti questi poco studiati perché nascono da una scarsa chiarezza nosografia nonché dalla difficoltà di studiare disturbi con bassa incidenza come la schizofrenia per le quali è necessario disporre di popolazioni molto ampie per giungere a risultati apprezzabili. Si rischia così di ricorrere ad eccessive generalizzazioni (spettro schizofrenico) o, al contrario, a restrizioni (variabili correlate a singoli aspetti della schizofrenia) che spesso sono più nella mente del ricercatore che nella realtà.
Così il puzzle della schizofrenia, come accennavo all'inizio, rimane ancora in larga parte da completare, pur essendo molti frammenti già compiuti, o almeno così ci appaiono oggi.
Amin S., Singh SP., Brewin J., Jones PB, Medley I., Harrison G. (1999). Diagnostic stability of first-episode psychosis. Comparison of ICD-10 and DSM-III-R systems. The British Journal of Psychiatry 175, 537-543.
Andreasen NC. (1999). Understanding the causes of schizophrenia. The New England Journal of Medicine 340, 645-647.
Arseneault L., Cannon M., Witton J,, Murray RM, (2004). Causal association between cannabis and psychosis: examination of the evidence. British Journal of Psychiatry 184, 110-117.
Bertrando P. (1997). Misurare la famiglia. Bollati Boringhieri: Torino.
Boydell J., van Os J., McKenzie K., Allardyce J., Goel R., McCreadie RG., Murray RM. (2001). Incidence of schizophrenia in ethnic minorities in London: ecological study into interactions with environment. British Medical Journal 323, 1-4.
Byrne M., Agerbo E., Ewald H., Eaton WW., Bo Mortensen P. (2003). Parental age and risk of schizophrenia. Archives of General Psychiatry 60, 673-678.
Braff D. L. (1999). Connecting the "dots" of brain dysfunction in schizophrenia. Archives of General Psychiatry 56, 9, 791-793.
Brown S., Inskip H., Barraclough B. (2000). Causes of the mortality of schizophrenia. British Journal of Psychiatr, 177, 212-217.
Brown AS., Schaefer CA., Wyatt RJ., Begg MD., Bresnahan MA., Harkavy-Friedman J., Gorman JM., Malaspina D., Susser ES. (2002). Paternal age and risk of schizophrenia in adult offspring. American Journal of Psychiatry 159, 1528-1533
Cannon TD. (1996). Abnormalities of brain structure and function in schizophrenia: Implications for aetiology and pathophysiology. Ann Med 28,533–539.
Cannon TD., Kaprio J., Lonnqvist J., Huttunen M., Koshenvui M. (1998). The genetic epidemiology of schizophrenia in a Finnish twin cohort. Archives General Psychiatry 55, 67-74.
Cannon TD., Rosso IM., Hollister JM., Bearden CE., Sanchez LE., Hadley T. (2000). A prospective cohort study of genetic and perinatal influences in the etiology of schizophrenia. Schizophrenia Bulletin 26, 351-366.
Cannon M., Jones PB., Murray RM. (2002). Obstetric complications and schizophrenia: historical and meta-analytic review. American Journal of Psychiatry 159, 1080-1092.
Cantor-Graae E., Pedersen CB., McNeil TF., Mortensen PB. (2003). Migration as a risk factor for schizophrenia: a Danish population-based cohort study. British Journal of Psychiatry 182, 117-122.
Cardno AG., Rijsdijk FV., Sham PC., Murray RM., McGuffin P. (2002). A twin study of genetic relationships between psychotic symptoms. American Journal of Psychiatry 159, 539-545.
Corcoran C., Walker E., Huot R., Mittal V., Tessner K., Kestler L., Malaspina D. (2003). The stres cascade and schizophrenia: etiology and onset. Schizophrenia Bulletin 4, 671-692.
Corsico A., McGuffin P. (2001). Psychiatric genetics: recent advances and clinical implications. Epidemiologia e Psichiatria Sociale 10, 4, 253-259
Crow T.J. (1998). Nuclear schizophrenic symptoms as a window on the relationship between thought and speach. The British Journal of Psychiatry 173(10), 303-309.
Crow T.J. (2000). Invited commentaries on: obstetric complications and schizophrenia/affective psychoses. British Journal of Psychiatry 176, 527-530.
Crow TJ (2001). La schizophrenia come entità di malattia deve sopravvivere nel terzo millennio? In: Schizofrenia. CIC: Roma.
Eaton WW., Badawi M., Melton B. (1995). Prodromes and precursors: epidemiologic data for primary prevention of disorders with slow onset. American Journal of Psychiatry 52, 967-972.
Erlenmeyer-Kimling L., Rock D., Roberts S.A., Janal M., Kestenbaum C., Cornblatt B., Adamo U.H., Gottesman I.I. (2000). Attention, memory, and motor skills as childhood predictors of schizophrenia-related psychoses: the New York High-Risk Project. American Journal of Psychiatry 157, 1416-1422.
Fouskakis D., Gunnell D., Rasmussen F., Tynelius P., Sipos A., Harrison G. (2004). Is the season of birth association with psychosis due to seasonal variations in foetal growth or other related exposures? A cohort study. Acta Psychiatrica Scandinavica 109, 259-263.
Ge X., Conger RD., Cadoret RJ., Neiderhiser JM., Yates W., Troughton E., Stewart MA. (1996). The developmental Interface between nature and nurture: a mutual influence model of child antisocial behavior and parent behaviors. Developmental Psychology 4, 574-589.
Goldstein MJ. (1987). The UCLA High-Risk Project. Schizophrenia Bulletin 13, 505-514.
Goodman SH. (1987). Emory University Project on Children of Disturbed Parents. Schizophrenia Bulletin 13, 411-423.
Gottesman II., Shields J. (1967). A polygenic theory of schizophrenia. Proceedings of the National Academy of Sciences USA, 58, 199-205.
Gottesman II., Erlenmeyer-Kimling L. (2001). Family and twin strategies as a head start in defining prodromes and endophenotypes for hypothetical early-interevntions in schizophrenia. Schizophrenia Research 51, 93-102.
Gottesman II., Bertelsen A. (1989). Confirming unexpressed genotypes for schizophrenia. Risk in the offspring of Fischer's Danish identical and fraternal discordant twins. Archives of General Psychiatry 46, 867-872.
Hallmayer J. (2000). The epidemiology of the genetic liability for schizophrenia. Australian and New Zealand Journal of Psychiatry 34 (Suppl), S47-S55
Harrison G., Gunnell D., Glazebrook C., Page K., Kwienski R. (2001). Association between schizophrenia and social inequality at birth: case-control study. British Journal of Psychiatry 179, 346-350.
Heston L.L. (1966). Psychiatric disorders in foster home reared children of schizophrenic mothers. British Journal of Psychiatry 112, 819-825.
Hultman C.M., Sparen P., Takei N., Murray R.M., Cnattingius S. (1999). Prenatal and perinatal risk factors for schizophrenia, affective psychosis, and reactive psychosis of early onset case-control study. British Medical Journal 318, 421-426
Jablensky A. (1999). The concept of schizophrenia: pro et contra. Epidemiologia e Psichiatria Sociale 8, 4, 242-247.
Jablensky A. (2000). Prevalence and incidence of schizophrenia spectrum disorders: implications for prevention. Australian and New Zealand Journal of Psychiatry 34 (Suppl), S26-S34.
Janssen I., Krabbendam L., Bak M., Hanssen M., Vollebergh W., de Graaf R., van Os J. (2004). Childood abuse as a risk factor for psychotic experiences. Acta Psychiatrica Scandinavica 109, 38-45.
Kendell R., Jablensky A. (2002). Distinguishing between the validity and utility of psychiatric diagnoses. American Journal of Psychiatry 160, 4-12.
Kety, S.S., Ingraham, L.J. (1992). Genetic transmission and improved diagnosis of schizophrenia in pedigrees of adoptees. Journal of Psychiatry Research 26, 247-255.
Kinney DK., Holzman PS., Jacobsen B. et al. (1997). Thought disorder in schizophrenic and control adoptees and their relatives. Archives of General Psychiatry54, 475-479.
Kraemer HC., Kazdin AE., Offord DR., Kessler RC., Jensen PS., Kupfer DJ. (1997). Coming to terms with the terms of risk. Archives of General Psychiatry 54, 337-343.
Lammertink M., Loffher F., Kaiser R., Hambrecht M., Pukrop R. (2001). Differences in substance abuse patterns: multiple drug abuse alone versus schizophrenia with multiple drug abuse. Acta Psychiatrica Scandinavica 104, 361–366.
Leff J., Vaughn C. (1980). The interaction of life events and relatives' Expressede Emotion in schizophrenia and depressive neurosis. British Journal of Psychiatry 136, 146-153.
Limosin F., Rouillon F., Payan C., Cohen J-M., Strub N. (2003). Prenatal exposure to influenza as a risk factor for adult schizophrenia. Acta Psychiatrica Scandinavica 107, 331-335.
Magliano L., Marasco C., Fiorillo A., Malangone C., Guameri M., Maj M . (2002). The impact of professional and social network support on the burden of families of patients with schizophrenia in Italy. Acta Psychiatrica Scandinavica 106, 291-298.
Maj M. (1998). Critique of the DSM-IV operational diagnostic criteria for schizophrenia. British Journal of Psychiatry 172, 458-460.
Malaspina D., Harlap S., Fennig S., Heiman D., Nahon D., Feldman D., Susser ES (2001). Advancing paternal age and the risk of schizophrenia. Archives General Psychiatry 58, 361-367.
McGorry P. (2000). The nature of schizophrenia: signpost to prevention. Australian and New Zealand Journal of Psychiatry 34 (Suppl), S14-S21.
Merikangas KR. , Risch N. (2003). Will the genomics revolution revolutionize Psychiatry? American Journal of Psychiatry 160, 625-635.
Mortensen PB., Pedersen CB., Westergaard T., Wohlfahrt J., Ewald H., Mors O., Andersen PK., Melbye M. (1999). Effects of family history and place and season of birth on the risk of schizophrenia. The New England Journal of Medicine 25, 603-8
Neeleman J. (2002). The relativity of relative risks: Disavantage or opportunity? (Editorial). British Journal of Psychiatry 182, 101-102
Niemi LT., Suvisaari JM., Haukka JK., Wrede G., Lonnqvist JK. (2004). Cumulative incidence of mental disorders among offspring of mothers with psychotic disorder. British Journal of Psychiatry 185, 11-17.
Orsucci F. (1995). I criteri diagnostici per la schizofrenia, concordanza e differenza dopo l'ICD 10 e il DSM IV. Rivista di Psichiatria 30, suppl. 6, 1-7.
Parnas J., Schulsinger F., Teasdale TW., Schulsinger H., Feldman PM., Mednick SA. (1982). Perinatal complications and clinical outcome within the schizophrenic spectrum. British Journal of Psychiatry 140, 416-420.
Phillips LJ., Curry C., Yung AR., Yuen HP., Adlard S., McGorry PD. (2002). Cannabis use is not associated with the development of psychosis in an "ultra" high-risk group. Australian and New Zealand Journal of Psychiatry 36, 800-806.
Rosenthal D., Wender P.H., Kety S.S., Weiner J., Schulsinger F. (1971). The adopted away offspring of schizophrenics. American Journal of Psychiatry 128, 307-311.
Sullivan PF., Kendler KS., Neale MC. (2003). Schizophrenia as a complex trait. Archives General Psychiatry 60, 1187-1192.
Sartorius N., Jablensky A., Korten A., Ernberg G., Anker M., Cooper J. E., Day R. (1986). Early manifestations and first-contact incidence of schizophrenia in different cultures. Psychological Medicine 16, 909-928
Schubert EW., McNeil TF. (2003). Prospective study of adult mental disturbance in offspring of women with psychosis. Archives General Psychiatry 60, 473-480.
Schurhoff F., Szoke A., Meary A., Bellivier F., Rouillon F., Pauls D., Leboyer M. (2003). Familial aggregation of delusional proneness in schizophrenia and bipolar pedigrees. American Journal of Psychiatry 160, 1313-1319.
Sevy S., Robinson DG., Solloway S., Alvir JM., Woerner MG., Bilder R., Goldman R., Lieberman J., Kane J. (2001). Correlates of substance misuse in patients with first-episode schizophrenia and schizoaffective disorder. Acta Psychiatrica Scandinavica 104, 367–374.
Sundquist K., Golin F., Sundquist J. (2004). Urbanisation and incidence of psychosis and depression. British Journal of Psychiatry 184, 293-298.
Tennakoon L., Fannon D., Doku V., O'Ceallaigh S., Soni W., Santamaria M., Kuipers E., Sharma T. (2000). Experience of caregiving: relatives of people experiencing a first episode of psychosis. British Journal of Psychiatry 177, 529-533.
Thomas HV., Dalman C., David AS., Gentz J., Lewis G., Allebeck P. (2001). Obstetric complications and risk of schizophrenia. British Journal of Psychiatry 179, 409-414.
Tienari P.v, Sorri A., Lahti I., Naarala M., Wahlberg K.-E., Moring J., Pohjola J., Wynne L.C. (1987). Genetic and psychosocial factors in schizophrenia: The Finnish Adoptive Family Study. Schizophrenia Bulletin 13, 477-484.
Tienari P., Wynne L.C., Moring J., Lahti I., Naarala M., Sorri A., Wahlberg K.E., Saarento O., Seitamaa M., Kaleva M., Laksy K. (1994). The Finnish Adoptive Family Study of Schizophrenia: Implications for family research. British Journal of Psychiatry 23 (Suppl.):20-26.
Tienari P., Wynne L.C, Sorri .A, Lahti I., Laksy K., Moring J., Naarala M., Nieminen P., Wahlberg KE. (2004). Genotype-environment interaction in schizophrenia-spectrum disorder. British Journal of Psychiatry 184, 216-222.
Tkachev D., Mimmack ML., Wayland M., Freeman T., Jones PB., Starkey M., Webster MJ., Yolken RH., Bahn S. (2003). Oligodendrocyte dysfunction in schizophrenia and bipolar disorder. Lancet 362, 798-805.
Tsuang M (2000). Schizophrenia: genes and environment. Biological Psychiatry 47, 210-220.
Tsuang MT., Stone WS., Faraone SV. (2001). Genes, environment and schizophrenia. British Journal of Psychiatry 178 (suppl 40), s18-s24.
van Os J., Hanssen M., Bijl RV., Vollebergh W. (2001). Prevalence of psychotic disorder and communiy level of psychotic symptoms. Archives General Psychiatry 58, 663-668.
van Os J (2004). Does the urban environment cause psychosis? British Journal of Psychiatry 184, 287-288.
Verdoux H (2001). Have the times come for early intervention in psychosis? Acta Psychiatrica Scandinavica 103, 321-322.
Vineis .P (1990). Modelli di rischio. Einaudi: Torino.
Wahlberg KE., Wynne LC., Oja H., Keskitalo P., Pykalainen L., Lahti I., Naarala M., Sorri A., Seitmaa M., Lasky K., Tienari P. (1997). Gene-environment interaction in vulnerability to schizophrenia: findings from the Finnish Adoptive Family Study of Schizophrenia. American Journal of Psychiatry 154, 355-362.
Warner R., de Girolamo G., Belelli G. et al. (1998). The qualità of life of people with schizophrenia in Boulder, Colorado, and Bologna, Italy. Schizophrenia Bulletin24, 559-568.
Warner R. (1999). Schizophrenia and the environment: speculative interventions. Epidemiologia e Psichiatria Sociale 8,1, 19-34.
Weinberger DR (2002). Schizophrenia, the frontal cortex, and a mechanism of genetic susceptibility. European Psychiatry 17 (suppl 4), 355-362.
Wolyniec PS., Pulver AE., McGrath JA., Tam D. (1992). schizophrenia: gender and familial risk. Journal of Psychiatric Research 26, 17-27.
World Health Organization (2002). The World health report 2002 : Reducing risks, promoting healthy life. OMS: Geneva.
Yung A. R., McGorry P. D. (1996). The prodromal phase of first-episode psychosis: past and current conceptualizations. Schizophrenia Bullettin 22, 253-370.









Commenti
FATE UNA LIBERA DONAZIONE ALLA RIVISTA e lo potete fare tramite BONIFICO all’IBAN IT23A0335901600100000121875 Intestato, presso BANCA PROSSIMA, a ASSOCIAZIONE PSYCHIATRY ON LINE ITALIA - Via Provana di Leynì 13 Genova, oppure potete usare il nostro account PayPal connesso all’email boll001@pol-it.org
Grazie per ciò che farete, grazie dell’attenzione.