PIETRE MILIARI DELL'ONCOLOGIA PSICOSOCIALE IN CANADA: RIFLESSIONI ED ORIENTAMENTI PER IL FUTURO

Barry D. Bultz, Ph.D., C.Psych.
Director, Department of Psychosocial Resources Tom Baker Cancer Centre & Adjunct Professor and Chief, Division of Psychosocial Oncology Department of Oncology, Faculty of Medicine, University of Calgary, Calgary, Alberta, Canada
Pubblicato su Giornale Italiano di Psico-Oncologia, 2005 (issue 1), (ri-pubblicazione online autorizzata da Il Pensiero Scientifico, Roma)
RIASSUNTO — Vengono riportati in questo lavoro l’attività e le politiche perseguite dalla Canadian Association of Psychosocial Oncology (CAPO) sia in termini di morbilità psicosociale secondaria al cancro, strategie di controllo del cancro messa a punto dal Canada e di prevenzione del di stress attraverso un suo rapido riconoscimento (Distress come 6° parametro vitale).
Introduzione
Geograficamente, il Canada è il paese più vasto del mondo dopo la Russia, con una superficie pari a 9,984,670 km quadrati. Questo paese è costituito da dieci province e tre regioni ed è retto da un governo (nazionale) federale.
La medicina in Canada è basata sul principio secondo cui tutti i cittadini Canadesi dovrebbero godere di un’uguale possibilità di accesso alle cure, indipendentemente dal luogo in cui vivono. In termini semplici, i Canadesi ed il Governo Canadese aderiscono al principio secondo cui: le cure mediche sono un diritto e non un privilegio, e dovrebbero essere fornite gratuitamente a tutti i cittadini Canadesi. Dal momento che questi sono i nostri principi guida, perché allora esistono differenze tra i servizi a disposizione dei cittadini? Perché alcuni servizi per cura del cancro supportano lo sviluppo di programmi di oncologia picosociale ed il reclutamento di professionisti nel campo dell’oncologia psicosociale, mentre altri servizi non lo fanno?
Mentre il principio della cura medica universale è abbracciato sia dal governo provinciale che da quello federale, problemi di budget e questioni di politica sanitaria rimangono al centro del dibattito. Gli oncologi canadesi sostengono che la sopravvivenza ed il prolungamento della vita sono le considerazioni primarie e che sono necessarie diagnosi precoci e più precise e terapie più efficaci. I medici discutono di qualità della vita, ma chiaramente l’elemento primario in questione (se non l’unico) è l’aspetto biomedico. Il supporto psicosociale dei pazienti oncologici rimane un argomento nuovo, benché, in realtà, sia sorto ormai da 20 anni.
Obiettivi di questo Status Report
Cogliendo l’opportunità di riflettere sull’oncologia psicosociale in Canada, fornirò qui una visione globale su:
- La cura del cancro in Canada
- Il ruolo dell’Associazione Canadese di Oncologia Psicosociale come gruppo di patrocinio
- Uno studio sulle risorse psicosociali nelle strutture di cure del cancro
- La Strategia Canadese per il Controllo del Cancro/L’Associazione Canadese degli organi provinciali per la cura del cancro
- Lo Stress Emozionale - il Sesto Segno Vitale
La cura del cancro in Canada
Circa 50 anni fa, le province cominciarono a discutere degli speciali bisogni dei pazienti oncologici. Per coloro che venivano colpiti da questa patologia all’epoca, una diagnosi di cancro significava quasi certamente dolore e sofferenza, interventi chirurgici, radio - o chemioterapia — una vita più breve accompagnata da un significativo carico di stress emozionale ed una seria sfida per la qualità della vita.
Cinquanta anni fa, le prognosi negative e la convinzione che i pazienti non dovessero essere informati sulla diagnosi di cancro allontanavano il programma della cura del cancro dalla possibilità di un supporto psicosiciale. La convinzione generale era che, se nulla poteva esser fatto, i pazienti dovevano essere protetti da sentimenti di impotenza e disperazione. Questa prospettiva non rispecchiava soltanto una filosofica medica Canadese, ma era una prospettiva universale in cui i medici vivevano il loro ruolo con un senso di paternalismo (vista la mancanza di conoscenza sulla ricerca in campo di comunicazione o su argomenti psicosociali).
A causa delle prognosi negative e della necessità di specializzazione nella cura del cancro, cominciarono ad emergere ospedali oncologici. In Canada, è stato proclamato per la prima volta nel 1941 "l’Alberta’s Cancer Act", in cui si statuiva che tutti i trattamenti e le terapie contro il cancro dovevano essere somministrati gratuitamente.
In conseguenza a ciò, il governo provinciale ordinò che i pazienti oncologici di Alberta ricevessero gratuitamente le cure oncologiche (incluse chemioterapia e radioterapia). Dal momento che il Canada fornisce un piano di cura universale, ciò che accade in una provincia tende ad essere seguito in una certa misura da tutte le giurisdizioni Canadesi. Sfortunatamente, nonostante l’evidenza, il supporto psicosociale è spesso visto dai programmi per la cura del cancro, che soffrono di carenza di fondi, come "poco incisivo" e spesso non considerato parte dei necessari requisiti del servizio clinico. Il supporto psicosociale negli Stati Uniti spesso non è previsto nei programmi di centri per la cura cancro, ospedali e compagnie assicurative"orientate al profitto".
I professionisti che si occupano di supporto psicosociale hanno visto questa resistenza come una spinta a riunirsi ed hanno fondato la Canadian Association di Psychosocial Oncology (CAPO). Questa organizzazione consente ai professionisti in campo psicosociale di darsi supporto gli uni con gli altri collegialmente, condividere le conoscenze, e tentare di essere presenti nel processo decisionale in qualsiasi momento ed ovunque si discuta di oncologia.
Il ruolo dell’Associazione Canadese di Oncologia Psicosociale come gruppo di patrocinio
L’impatto dello stress emozionale così come dei benefici del supporto psicosociale sul paziente e sulla famiglia hanno cominciato ad essere riconosciuti negli anni 70 ed hanno riscosso un notevole interesse e determinato la crescita dell’oncologia psicosociale. Si può dare il giusto riconoscimento ai lavori di Elizabeth Kubler-Ross e Dame Sicily Saunders, per esempio, aprendo le porte alla oncologia psicosociale e facendo in modo che essa sia introdotta nei programmi di cura del cancro, dal momento che i problemi riguardanti lo stress emozionale sono stati chiaramente identificati come vitali nella cura palliativa. Chiaramente, solo poco dopo aver cominciato ad ascoltare i discorsi della Kubler-Ross sul passaggio dalla Rabbia alla Depressione all’Accettazione, si è iniziato a fare maggiori riferimenti alla ricerca psicosociale (dal momento della diagnosi lungo tutta la traiettoria del cancro).
Intorno al 1983, gli operatori di oncologia psicosociale hanno iniziato a cercarsi gli uni con gli altri in maniera informale e con l’intento di scoprire quali programmi di oncologia psicosociale stessero sviluppandosi in altri centri di cura del cancro nel paese. Il numero di psicologi, psichiatri e assistenti sociali che lavoravano in Canada in quel periodo era limitato, e la maggior parte di essi operava in una situazione di isolamento. E non solo questi professionisti erano molto pochi, ma non esistevano neppure punti di riferimento, ricerche precedenti, o riviste. Questo senso di isolamento professionale — insieme al desiderio di imparare di più sui substrati scientifici, educazionali e sulla pratica dell’oncologia psicosociale — ha dato vita all’esigenza di creare una associazione nazionale che servisse da voce comune per chi era interessato al campo emergente dell’oncologia psicosociale. Successivamente, nell’aprile 1985, il Dipartimento Psicosociale del Tom Baker Cancer Centre a Calgary (con il supporto di colleghi a Toronto, Ottawa, Winnipeg, Edmonton e Vancouver) tenne il meeting inaugurale di oncologia psicosociale, di quella che poi sarebbe divenuta la CAPO. Da quel momento la CAPO ha eletto un gran numero di membri, ha creato un bollettino con informazioni sulla ricerca, i corsi, ecc; ha tenuto meeting annuali generali, ed ha ospitato un congresso internazionale.
Con un proprio statuto, norme proprie ed un esecutivo in carica, la CAPO ha intrapreso il suo lungo cammino di attività di patrocinio e si esprime con autorevolezza sul modo in cui il supporto psicosociale dovrebbe essere fornito. La CAPO ha cominciato sollecitando la Società Canadese sul Cancro (CCS) perché fossero devoluti fondi per la ricerca in oncologia psicosociale. È importante notare che la CCS rappresenta uno dei programmi di patrocinio ed una delle organizzazioni no-profit di raccolta di fondi e di ricerca più ampiamente rispettati e riconosciuti in Canada. L’obiettivo era di riconoscere le prospettive emozionali dei pazienti con cancro e delle loro famiglie rispetto a varie funzioni, alla ricerca ed ai servizi volti al paziente. Questo richiedeva una paradigmatica trasformazione da parte di questa potentissima organizzazione, che precedentemente erano costituite da autorità politiche e decisionali orientate in senso biomedico. Grazie alle sollecitazioni dei pazienti (soprattutto pazienti con cancro al seno e sopravvissuti al cancro) e di gruppi come la CAPO, il programma psicosociale adesso appare virtualmente in ogni forum, la CAPO e le esigenze psicosociali deii pazienti con cancro sono rappresentati in comitati nazionali importanti.
Le realizzazioni degne di note della CAPO sono numerose:
- Nel 1999, un gruppo di lavoro CAPO ha completato gli "Standard of Practice", (CAPO, 1999) un documento che rappresenta una preziosa guida ai programmi psicosociali, in tutti i programmi sul cancro in Canada. Primo nel suo genere, Standards of Practicetenta coraggiosamente di chiarire la confusione esistente sulla definizione di oncologia psicosociale, la sua sfera d’azione, le discipline fondamentali associate in un programma psicosociale, ed i ruoli della ricerca, del training e dell’educazione all’interno di un programma. Standards of Practice è disponibile in formato pdf nel website della CAPO (www.CAPO.ca).
- Nel 2000 la CAPO ha ospitato un workshop nazionale per riesaminare ed orientare tutti i programmi Canadesi sul cancro rispetto agli Standards of Practice.
- Nel 2000, la CAPO ha chiesto e ricevuto lettere di approvazione da parte di programmi nazionali importanti per il suo documentoStandards of Practice (lettere che sono state successivamente pubblicate nel documento stesso).
- Nel 2000 il Comitato per l’Attuazione degli Standards della CAPO in collaborazione con Canadian Council Health Services Accreditation (CCHSA), convinse il consiglio ad assumere un approccio più positivo, più ampio ed attivo verso l’accreditamento dei servizi sanitari, con un valore interdisciplinare. Il CCHSA si mostrò d’accordo a modificare la definizione "Aspetti Medici e Mentali della Cura del Cancro" con quella di cura "BioPsicosociale", dando così all’aspetto psicosociale un ruolo visibile nel modello di cura del cancro.
- Il Canadian Association of Provincial Cancer Agencies (CAPCA), ha manifestato approvazione per gli Standards of Practice ed ha finanziato sia la stampa che la distribuzione del documento agli organi provinciali, agli uffici della società Canadese sul Cancro ed agli altri organi sanitari per tutto il Canada. Questo documento viene spesso preso come riferimento ed è stato fondamentale guida nella cura del cancro in Canada.
- La crescente consapevolezza psicosociale negli operatori sanitari, nei pazienti e nella comunità è una delle strategie chiave che la CAPO ha adottato negli anni. Una risorsa per i pazienti estremamente utile sviluppata dalla CAPO è l’opuscolo "Cambiare il Volto del Cancro".
- Questo opuscolo è stato finanziato da un collegio di donatori (TransCanada Pipelines) come parte del suo programma di investimento nella comunità.
- Health Canada ha riconosciuto l’esigenza di questo materiale ed ha pagato per la traduzione di questo opuscolo in Francese.
- Gli opuscoli sono stati distribuiti in tutto il Canada e forniti ai pazienti gratuitamente.
- Poiché l’iniziale scorta 40 mila opuscoli in Inglese è stata presto esaurita, la CAPO cercherà finanziamenti per la seconda edizione.
- Visti i piani strategici per raggiungere tutta la comunità ed a causa delle risorse finanziarie estremamente limitate, la CAPO ha richiesto, con successo, ( nel testo: un "Registered Charity status"), nel 2003 che le donazioni fatte a suo favore (attualmente nell’ordine di 250 mila dollari) fossero deducibili dalle casse. Così la CAPO è adesso maggiormente in grado di raccogliere fondi per i suoi programmi educazionali e le sue attività. Altri programmi educazionali rivolti alla comunità sono in questo momento sottoposti a valutazione per essere finanziati da un ampio numero di corporazioni Canadesi.
- Nel 2003 la CAPO ha collaborato con la Società Americana di Oncologia Psicosociale (APOS), la Società Internazionale di Oncologia Psicosociale (IPOS) e la Wellness Community, per ospitare il sesto Congresso Mondiale di Oncologia Psicosociale. 750 delegati da 40 paesi hanno partecipato a questa conferenza. Questo dato rappresenta un forte indicatore per le autorità canadesi del fatto che l’oncologia psicosociale è un programma globalmente riconosciuto, di grande valore e degno di attenzione e risorse. Un congresso mondiale deve essere visto non solo come una fondamentale attività educazionale per medici e scienziati, ma anche come una vitale opportunità di intrecciare relazioni pubbliche; opportunità dalla quale amministratori e uomini politici si sentano incoraggiati a partecipare.
Prevalenza dei sintomi nei pazienti con cancro

Pazienti (%) (Cella, 1998)
Risorse psicosociali in Canada
Gli oncologi psicosociali (Cella, 1998; Zabora et al., 1997; Zabora et al., 2001; Carlson et al., 2004) sanno da molti anni che la prevalenza dello stress emozionale nei pazienti con cancro è alta e complessa e può essere spiegata scientificamente. Da molti sudi internazionali (Grassi et al., 2004; Khatib et al., 2004; Akizuki et al., 2004; Carlson et al., 2004) che studiano i tassi di prevalenza, appare chiaro che lo stress emotivo va dal 35% al 70%. La questione dell’impegno e delle risorse professionali disponibili per i pazienti con cancro è importante. In Canada gli oncologi clinici ed i radiologi credono che il rapporto ottimale per una buona pratica sia di 1 oncologo per circa 215 pazienti.
Nel 1999 é stata condotta una ricerca in tutti i centri di cura del cancro presenti in Canada (Bultz, 2002) per determinare il numero degli operatori in campo psicosociale. Lo studio, pur riconoscendo che tutta l’equipe medica (medici, infermieri, sacerdoti e volontari) abbia un ruolo di supporto rispetto alle esigenze dei pazienti con cancro, si proponeva però di valutare statisticamente la sotto-specialità di oncologia psicosociale — e specificamente il numero di psicologi, psichiatri ed assistenti sociali impiegati nei centri Canadesi di cura del cancro per venire incontro alle esigenze emozionali dei pazienti. Questa ricerca mise in luce scoperte sorprendenti e allarmanti:
- Le risorse sono estremamente variabili da una provincia all’altra.
- Alcune province non hanno virtualmente risorse dedicate alla cura psicosociale del paziente con cancro. Esse fanno affidamento su non specialisti provenienti da ospedali locali, il che significa che la cura biologica del cancro è specialistica, mentre quella psicosociale può essere fatta da chiunque.
- Meno del 2% del denaro a disposizione anche nei centri per il cancro meglio finanziati è diretto allo stress emozionale provato dai pazienti con cancro.
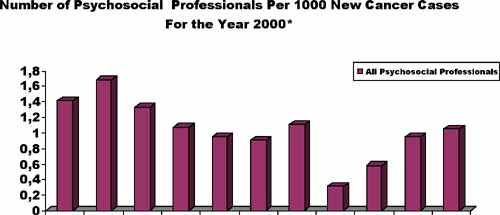
Questo studio (Bultz, 2002) ha dimostrato che la mancanza di risorse umane psicosociali in oncologia è un problema nazionale — non a causa della scarsezza delle risorse finanziare, ma piuttosto perché è semplicemente mancata la volontà da parte della medicina tradizionale di considerare l’aspetto umano del cancro. Visto questo deludente ed ovvio dato di fatto, è necessario uno standard nazionale di risorse umane ed un piano d’azione per tutte le discipline correlate alla cura del cancro (tra cui quella psicosociale). Il compito non è di semplice realizzazione.
Associazione Canadese degli Organi Provinciali di Cura del Cancro / Strategia Canadese per il Controllo del Cancro.
Vi sono chiare previsioni secondo cui i casi di cancro aumenteranno significativamente. I medici ed il Ministero Canadese della Sanità hanno richiesto interventi per rispondere alla domanda su come il Canada affronterà questo rapido aumento. In conseguenza di ciò sono state formate due organizzazioni nazionali.
Nel 1999 è stata fondata l’Associazione Canadese degli Organi Provinciali di Cura del Cancro (CAPCA) e per la prima volta vi è stata inclusa l’oncologia psicosociale. Si trattava di una organizzazione formata da leaders provinciali (direttori CEO e di centri sul cancro) e leaders di discipline di consulenza (oncologia medica, oncologia radiologica, infermieristica, fisica medica, oncologia psicosociale, etc).
Nello stesso periodo il Ministero della Salute del Governo Canadese stabilì di:
- Documentare i problemi riguardanti i servizi di cura del cancro
- Riconoscere le sfide future rappresentate da una maggiore popolazione di pazienti.
- Trovare soluzioni al problema delle limitate risorse umane
- Formare e gestire conoscenze per promuovermela salute ed il benessere
Questo gruppo lungimirante stabilì anche un Comitato di Consultazione Psicosociale.
Chiaramente l’oncologia psicosociale veniva vista come un elemento importante nel sistema di cura del cancro, e come un programma fondamentale che richiedeva attenzione.
Mentre questi successi sono estremamente importanti, saranno però finanziamenti aggiuntivi per supportare le risorse professionali per i pazienti con cancro e le loro famiglie a rappresentare il reale indicatore di quanto successo l’oncologia psicosociale riscuoterà nell’arena politica del collocamento delle risorse. Viste le limiate risorse disponibili in ambito sanitario, argomentazioni sul peso del cancro e sul rapporto costi-benefici della cura psicosociale sembra siano a volte passati inosservati. Cambiare il sistema sanitario è una sfida; d’altra parte la sempre maggiore conoscenza delle problematiche psicosociali che devono affrontare i pazienti con cancro e le loro famiglie è stata oggetto primario di attenzionie da parte della CAPO.
Il Passo successivo: Stress Emozionale: il sesto Segno Vitale
Nel Giugno 2004, una proposta fatta al Consiglio di Consultazione della Strategia Canadese per il Controllo del Cancro ha spinto a promuovere lo stress emozionale a "sesto Segno Vitale". Senza dubbio questa definizione segnerà un cambiamento nel modo in cui i pazienti verranno considerati. I problemi emozionali che si trovano ad affrontare i pazienti con cancro non potranno più essere sottovalutati. Dal momento che si tratta di un segno vitale (insieme ai segni vitali fisici, quali il polso, il battito cardiaco, la pressione del sangue, la respirazione ed il dolore, quinto Segno Vitale), sarà dovere di chi cura il cancro esplorare questioni riguardanti lo stress emozionale. Col supporto della Strategia Canadese per il Controllo del Cancro e di altre organizzazioni, è previsto un International Consensus meeting per il 2005, per la selezione di strumenti di screening dello stress psicosociale, che noi, in Canada, tenteremo di utilizzare in tutti i centri di cura del cancro.
Con la definizione di questo sesto Segno Vitale, il successivo passo logico è di operare uno screening dello stress emozionale, il che comporterà l’imperativo morale di trattare il problema, laddove necessario (Bultz, 2004a, Bultz et al., 2004b). Certamente, questo richiederà in cambio maggiori risorse ed una cura migliore dei nostri pazienti e delle loro famiglie — una conquista per i nostri pazienti, la nostra scienza e la nostra disciplina, e rappresenterà chiaramente il passo successivo nella crescita e nello sviluppo dell’oncologia psicosociale non solo in Canada, ma nel mondo.
1) Canadian Association of Psychosocial Oncology 1999. Canadian Association of Psychosocial Oncology Standards. CAPO: Toronto.
2) Cella D. 1998. Factors influencing quality of life in cancer patients: Anemia and fatigue. Semin Oncol 25, 43-46.
3) Zabora J, Blanchard CG, Smith ED, et al. 1997. Prevalence of psychological distress among cancer patients across the disease continuum. J Psychosoc Oncol 15: 73-86.
4) Zabora J, BrintzenhofeSzoc K, Curbow B, et al. 2001. Prevalence of psychological distress by cancer site. Psycho-Oncology 10:19-28.
5) Carlson LE, Angen M, Cullum J, et al. (2004). High levels of untreated distress and fatigue in cancer patients. Br J Cancer 90: 2297-2304.
6) Grassi L, Sabato S, Rossi E, et al. 2004. Psychosocial implications of cancer: A study by using the Diagnostic Criteria for Psychosomatic Research (DCPR) {Abstract]. Psycho-Oncology 13 (Suppl): S54-S55.
7) Akizuki N, Nakano T, Okamura M, et al. 2004. Development of the impact thermometer added to the distress thermometer as a brief screening tool for adjustment disorders and/or major depression in patients with cancer [Abstract]. Psycho-Oncology 13 (Suppl): S47.
8) Khatib J, Salhi R, Awad G. 2004. Distress in cancer in-patients in King Hussein Cancer Centre (KHCC); A study using the Arabic Modified Version of the Distress Thermometer [Abstract]. Psycho-Oncology 13 (Suppl): S58.
9) Bultz BD. 2002. Canadian Association of Psychosocial Oncology: Changing the face of cancer care for patients, community and the healthcare system. Report to the Romanow Commission on the Future of Healthcare in Canada.
10) Bultz BD. (2004) Emotional care takes centre stage [Editorial]. Oncology Exchange 3: 3.
11) Bultz BD, Holland J, Sepulveda C, et al. (2004) Psychosocial distress—the 6th Vital Sign: From identification to intervention [Abstract].Psycho-Oncology 13 (Suppl): S56.








